Кости принимают неправильную форму и положение, если после перелома не было оказано профессиональной помощи. Суть данной процедуры заключается в том, что больную кость ломают, а затем фиксируют с помощью специальных пластин либо других устройств для того, чтобы она срослась и приняла естественную форму. Остеотомия применяется для достижения следующих целей:
- возвратить двигательные функции конечностям, вернуть их работоспособность;
- в практике пластической хирургии остеотомия применяется для удлинения конечностей;
- восстановить опорную функцию.
В зависимости от цели проведения процедуры меняется объект остеотомии. Скажем, для того чтобы вернуть опорную функцию, данная процедура выполняется на тазобедренном суставе.
Корригирующая остеотомия направлена именно на восстановления положения, формы и работоспособности конечностей после болезни или травмы.
Процесс проведения процедуры
Подготовка
Процесс подготовки к данной операции заключается в обширной рентгенограмме, в ходе которой хирург-ортопед получает снимки зоны, которая поддается коррекции, под разными углами. Таким образом, он выбирает оптимальную тактику ведения операции.
Процедура корригирующей остеотомии
Те костные структуры, которые подвергаются корректировке, искусственно ломаются хирургом-ортопедом в процессе операции, а затем под нужным углом и в необходимом положении закрепляются. Для того чтобы кости правильно срослись, устанавливается особая пластина или другие специальные средства, например, спицы и болты. Благодаря современным технологиям и во избежание осложнений в виде контрактур в смежных суставах, гипс не накладывается.
Реабилитационный период
Реабилитация длится в зависимости от того, на какой части тела была произведена операция, например, корригирующая остеотомия коленного сустава требует 12 недель реабилитации. Причем кости срастаются первые два месяца, остальное время они приобретают необходимую прочность. В этот период времени исключены нагрузки на прооперированную часть тела.
Показания
Корригирующая остеотомия показана в случае неправильного сращения переломов. Кроме того, к деформации кости приводят такие заболевания, как:
- разные типы артроза, в том числе остеоартроз и гонартроз;
- анкилоз костей;
- рахит.
Помимо этого, данная операция проводится, чтобы оттянуть необходимость замены сустава на искусственный, а также для того, чтобы скорректировать протез.
Противопоказания
Остеотомия противопоказана при заболеваниях почек и печени, при расстройствах сердечно-сосудистой системы. Ее нельзя проводить при наличии у пациента обострения какого-либо хронического заболевания, а также при острых болезнях. Нельзя делать остеотомию тем, кто страдает любыми заболеваниями гнойного характера.
Осложнения
Данная хирургическая операция является сложной и довольно рискованной. Возможно возникновение осложнений следующего рода:
- медленное сращивание костей;
- образование нагноения;
- неправильное изменение положения обломков;
- появление ложного сустава.
Цены и клиники
Данная операция проводится только в хорошо оснащенных медицинских центрах. Для ее проведения требуется специфический опыт врача. Цены на корригирующую остеотомию зависят от характера и сложности операции.
Остеотомия - хирургическая операция, в ходе которой восстанавливается анатомически правильное положение и/или форма кости, благодаря чему нормализуются опорные и двигательные функции опорно-двигательного аппарата.
Как проводится остеотомия
По своей сути остеотомия - это искусственный перелом, который проводится в строго определенном участке кости.
В зависимости от особенностей каждой конкретной ситуации такую операцию могут делать на кости, освобожденной от мягких тканей (открытая остеотомия) или менее травматичным способом - без иссечения кожи и мышц (закрытая остеотомия). Первый способ остается предпочтительным для большинства искусственных переломов, так как обеспечивает более высокую точность всех манипуляций хирурга.
Для того, чтобы сделать перелом по требуемой линии и не допустить образования осколков, оперируемую кость предварительно просверливают в нескольких местах. Такая подготовка позволяет сделать направление и расположение перелома контролируемым - соответствующим цели операции.
После проведения перелома хирург моделирует костные отломки, располагая их требуемым образом, после чего фиксирует их в нужном положении специальными конструкциями - винтами, спицами, пластинами или другими ортопедическими приспособлениями.
Остеотомия проводится с применением анестезии, но выбор определенного метода обезболивания (местная анестезия или общий наркоз) остается за врачом.
В каких случаях назначается остеотомия
- неправильное сращение кости после перелома - ситуация, нередкая для переломов, оставшихся без квалифицированного лечения или после повторных травм;
- нарушение подвижности или полная неподвижность сустава, возникшая вследствие дегенеративных, воспалительных, аутоиммунных заболеваний или травматических повреждений;
- деформация костей, обусловленная перенесенным рахитом, полиомиелитом или продолжительной неподвижностью больного, которая вызвана параличом мышц;
- врожденная или приобретенная хромота, вызванная разницей в длине ног;
- деформация и потеря подвижности суставов, которая стала следствием деформирующего остеоартроза.
Операция по удлинению костей нижних конечностей также может проводиться не по медицинским показаниям, а по желанию пациента, который испытывает психологический дискомфорт по причине слишком коротких ног.
Классификация остеотомии
Кроме различия остеотомии по закрытому и открытому типу, эта ортопедическая операция классифицируется по направлению перелома кости, а также по целевому назначению:
 Направление искусственного перелома может быть:
Направление искусственного перелома может быть:
- линейным (косым или поперечным);
- ступенчатым (лестничным);
- Z-образным;
- шарнирным (клиновидным, дугообразным, сферическим, углообразным).
Направление перелома рассчитывается заранее, и предпочтение отдается тому, который обеспечивает максимальную эффективность операции при минимальной травматичности.
По целевому назначению в остеотомии выделяют несколько разновидностей:
- Корригирующая. Этот вид остеотомии предназначен для устранения деформации костей, полученной в результате неправильного сращения травматического перелома, перенесенного рахита и прочих состояний, вызывающих неправильное формирование или сращение кости.
- Деротационная. При такой остеотомии хирург устраняет патологическую подвижность кости, которая проворачивается вокруг своей оси. Операция чаще всего проводится на бедренной и локтевой костях, в которых чаще всего развивается патологическая ротация, вызванная искривлением кости.
- Коррекция длины костей. Проводится с целью удлинения/укорочения одной или обеих конечностей (рук и ног) с целью устранения хромоты, а при асимметрии рук - для восстановления способности к самообслуживанию и выполнению профессиональных навыков.
- Реконструктивная. Проводится для улучшения или восстановления опорной функции кости или сустава.
В зависимости от участка кости, в которой наблюдается искривление, от степени деформации и прочих факторов, может проводиться комбинированная остеотомия, сочетающая в себе несколько разновидностей операции. Так, в ряде случаев улучшение опорной функции нижних конечностей может требовать удаления деформированного участка кости с последующим проведением удлинения конечности.
Противопоказания к остеотомии
Обстоятельствами, при которых остеотомия противопоказана, являются:
- тяжелые нарушения работы сердца и/или легких;
- нарушения свертываемости крови;
- системные инфекционные заболевания;
- заболевания сосудов, недостаточность кровообращения;
- обстоятельства любого характера, делающие невозможным правильное прохождение восстановительного периода.
 В индивидуальном порядке решение о назначении остеотомии принимается в следующих случаях:
В индивидуальном порядке решение о назначении остеотомии принимается в следующих случаях:
- возраст пациента меньше 14 или больше 60 лет;
- у больного выявлена низкая плотность костных тканей и/или нарушение роста костного матрикса (остеопороз, остеомаляция);
- недостаточная или избыточная масса тела больного;
- значительные нарушения осанки (сколиоз, кифоз, гиперлордоз).
В каждой из перечисленных ситуаций врач ориентируется на целесообразность оперативного вмешательства, и лишь после взвешивания рисков и преимуществ для пациента принимает решение о необходимости операции или о выборе другого метода лечения/коррекции.
Подготовительный этап
Перед назначением и проведением операции пациенту назначается комплексное обследование, которое включает в себя:

Кроме того, при назначении точной даты операции пациенту дается перечень рекомендаций по подготовительному этапу. Среди них - прекращение приема медикаментов, содержащих аспирин и гепарин, отказ от потребления алкогольных напитков и курения и пр. За 12-16 часов до остеотомии необходимо прекратить прием пищи и напитков.
Важно: во время консультации необходимо сообщить врачу о каких-либо особенностях состояния здоровья, даже если они кажутся неважными. Любые заболевания сердца, печени, органов дыхания, перенесенные в прошлом, могут потребовать коррекции назначений и повлиять на выбор предпочтительного метода обезболивания.
Восстановительный период после хирургического вмешательства
Реабилитация после операции может продолжаться от 1 месяца до полугода, и ее продолжительность зависит от степени сложности перенесенной операции, индивидуальных особенностей состояния здоровья пациента и интенсивности образования новой костной ткани.
Чаще всего фиксирующих устройств, установленных при остеосинтезе (фиксации отломков) становится достаточно для того, чтобы избежать ношения гипсовых повязок. Такая повязка может накладываться на первые несколько суток после операции, после чего снимается. Исключение представляют собой сложные случаи остеотомии, при которых произведены множественные переломы на относительно небольшом участке кости. В этой ситуации может потребоваться ношение гипсовой повязки в течение нескольких недель или месяцев.
 Также при удлинении конечностей пациенту требуется скелетное вытяжение или ношение ортопедического аппарата. В первом случае прооперированная конечность с подвешенным к ней грузом размещается на специальном штативе. Величина груза и продолжительность вытяжения назначается индивидуально.
Также при удлинении конечностей пациенту требуется скелетное вытяжение или ношение ортопедического аппарата. В первом случае прооперированная конечность с подвешенным к ней грузом размещается на специальном штативе. Величина груза и продолжительность вытяжения назначается индивидуально.
Ношение ортопедических аппаратов позволяет постепенно и контролируемо регулировать силу, прикладываемую к прооперированной кости. Преимуществом этого метода является возможность пациента самостоятельно передвигаться спустя несколько суток после операции. Это, в свою очередь, снижает риски для здоровья, связанные с длительным постельным режимом (застойные явления, атрофические процессы в мышцах и пр.).
Осложнения после операции
На долю хирургических ошибок приходится лишь незначительная доля осложнений (по различным оценкам от 1.2% до 3% от общего количества негативных последствий). Во всех остальных случаях осложнения развиваются по причине несоблюдения рекомендаций в восстановительном периоде, или становятся последствием самостоятельной коррекции назначений врача или полного их игнорирования.
Наиболее частыми нежелательными последствиями являются:
- неправильное сращивание отломков кости, которое в большинстве случаев происходит при превышении нагрузок на прооперированный участок;
- гематомы;
- не полное, а лишь частичное восстановление функций опорно-двигательного аппарата.
Для сведения к минимуму вероятности осложнений в раннем послеоперационном периоде назначается медикаментозное лечение, а в более позднем - физиотерапия, массаж, ЛФК, санаторно-курортное лечение и др.
Корригирующая остеотомия – это хирургическая операция, направленная на устранение деформации кости или сустава путем искусственного перелома. Лечению этим способом подлежат коленный, голеностопный, тазобедренный и плечевой суставы. В тяжелых случаях проводится корригирующая остеотомия большеберцовой кости при деформирующем артрозе. Операция на нижних конечностях проводится с целью восстановления физиологического положения ног при ходьбе. Операция на верхних конечностях нужна для обеспечения самообслуживания и профессиональной деятельности.
Иссечение кости под углом для выравниванияТакой вариант лечения является альтернативой эндопротезирования и устраняет различные деформации, восстанавливая функцию органа. Остеотомия может проводиться ребенку в случае неправильного сращения кости после перелома или при наличии врожденных аномалий скелета.
Корригирующая остеотомия применяется с целью восстановления функции опорно-двигательного аппарата и устранения деформации больших суставов. В ходе операции иссекается часть кости, ей придается правильная форма, а обратная фиксация осуществляется специальным аппаратом для остеосинтеза, а также с помощью пластин, винтов. Для выравнивания верхних и нижних конечностей в некоторых случаях прибегают к укорочению одной из них. При этом проводится иссечение определенного костного фрагмента с последующим остеосинтезом.
После операции накладываются гипсовые повязки. Иногда они заменяются наколенниками с возможностью регуляции объема движений, что снижает риск развития контрактур в суставах.
Необходимость в корригирующей операции возникает в следующих случаях:
- неправильное сращение надлодыжечных переломов (корригирующая остеотомия в области голени);
- вальгизация и (показана методика scarf);
- анкилоз тазобедренного сустава;
- перенесенный полиомиелит (коррекция подмыщелковый области);
- контрактура сустава;
- неправильное сращение надмыщелковых переломов.
Показаниями для корригирующей остеотомии стопы и 1-й плюсневой кости являются нарушение сращения костей и тяжелая форма артроза.
Виды операции
Используются следующие типы остеотомии:
- Z-образная или скарф (при вальгусной деформации);
- клиновидная (коррекция оси фаланги пальца);
- угловая (иссечение тканей под углом для возвращения правильного положения);
- линейная (выравнивание при помощи трансплантата).
 Остеотомия пяточной кости при плоскостопии
Остеотомия пяточной кости при плоскостопии
В зависимости от доступа различают следующие два вида операции:
- Вариант с применением закрытого доступа. Позволяет корригировать патологию через разрез на коже размером в 2 см. Специалист работает «вслепую», поэтому этот вариант лечения требует повышенной осторожности и часто приводит к осложнениям.
- Вариант с открытым доступом. Этот вид применяется чаще. Операция проводится через разрез на коже до 12 см, который позволяет полностью открыть необходимый участок кости.
Довольно часто коррекции подвергаются кости стопы - фаланга большого правого или левого пальца ноги и пятка. На эту область приходится большая нагрузка при восстановлении после перелома костей нижних конечностей, что чревато неправильным сращением. Хирургическое лечение также назначается при плосковальгусных деформациях с выраженной вальгизацией, косолапости, плоскостопии с осложнениями.
Операция на суставах колена проводится при развитии деформирующего артроза выраженной степени. Тяжелые последствия этого заболевания приводят к нетрудоспособности и резкому снижению качества жизни. Для исправления нарушения показана установка импланта, на это лечение остается недоступным для многих пациентов ввиду высокой стоимости. Альтернативным вариантом становится остеотомия большеберцовой кости по Илизарову.
Операция в тазобедренной области заключается в изменении конфигурации тазобедренного сустава. При этом хирурги стремятся добиться соответствия поверхностей головки бедренной кости и вертлужной впадины. Лечение ТБС по методике Хиари проводится при (остеотомия с деротационной варизацией) и взрослых.
Показания к проведению
- врожденная деформация нижних и верхних конечностей у ребенка;
- изменение положения сустава и нарушение структуры костной ткани вследствие перенесенных заболеваний (рахит, болезнь Паджета, остеопороз);
- деформация при нарушениях роста (заболевание Блаунта);
- посттравматическая деформация;
- артроз коленного сустава;
- нестабильность связочного аппарата колена.
Противопоказания
Хирургическая коррекция противопоказана в следующих ситуациях:
- острые инфекционные заболевания;
- хронические заболевания сосудов;
- нарушения сердечно-сосудистой системы и органов дыхания в стадии декомпенсации;
- нарушение свертываемости крови;
- запущенная стадия пателлофеморального артроза;
- нарушение регенерации хрящевых и костных структур;
- ожирение (операция на ТБС, колене и стопе).
Перед проведением хирургического лечения пациент информируется о возможных последствиях в послеоперационный период.
После операции могут развиться следующие осложнения:
- инфицирование раны;
- смещение отломков;
- формирование ложного сустава;
- потеря чувствительности кожи;
- отторжение имплантов;
- медленное восстановление.
Как показывают отзывы, временные осложнения после операции в виде шишки, нарушений чувствительности и развития воспаления проходят бесследно при назначении соответствующего медикаментозного лечения, физиопроцедур и специальных упражнений. Своевременное и адекватное лечение способствует сокращению срока реабилитации.
Особенности операции у детей
В зависимости от характера течения дисплазии тазобедренного сустава у ребенка операция проводится на бедренной или тазовой кости. Целью лечения является восстановление физиологической конфигурации сустава. Перед остеотомией ребенку назначается рентгенограмма, магнитно-резонансная томография и лабораторные анализы. Операция проводится под общим наркозом. По времени остеотомия бедра длится от 2 до 5 часов в зависимости от объема и сложности оперативного вмешательства.
Методику описал А.С. Крюк в книге «Остеотомия таза при врожденных вывихах бедра». Также на эту тему есть много статей у А.Г. Шаргородского и Н.А. Семашко.
Показания для операций в детском возрасте:
- ранее не леченный, запущенный врожденный подвывих;
- отсутствие эффекта от консервативной терапии;
- аваскулярный некроз, осложнение болезни Пертеса;
- подвывих у детей старше 8 лет, возникший после неуспешного закрытого вправления;
- дисплазия с тяжелой формой остеоартрита;
- вывихи, спровоцированные спастикой или мышечной слабостью.
Ребенок на операционном столе ничего не ощущает, так как находится в состоянии глубокого сна. После операции назначаются обезболивающие препараты. После хирургического вмешательства накладывается гипсовая повязка в положении отведения конечности.
Восстановительный период после операции продолжается от двух до двенадцати месяцев. После снятия гипса рекомендуется медленное и постепенное наращивание нагрузок на прооперированную ногу.
Подготовительный этап
Подготовка к хирургическому лечению включает следующие этапы:
- проводится комплексное обследование с проведением рентгенографии, магнитно-резонансной или компьютерной томографии;
- за несколько дней отменяются некоторые лекарственные препараты;
- за день до операции назначается специальная диета и указывается время последнего приема пищи.
 Деформация головки бедренной кости, последствие дисплазии
Деформация головки бедренной кости, последствие дисплазии
При выборе хирургической техники и схемы ведения пациента после операции необходимо учитывать его состояние здоровья, наличие сопутствующих заболеваний и противопоказаний к применению тех или иных лекарственных средств. Стоимость проведения корригирующей остеотомии начинается от 35000 рублей.
Реабилитационный период
Пациент находится в стационаре под наблюдением медицинского персонала в течение недели. В этот период специалист наблюдает за общим состоянием и изменениями в прооперированной области. Пациент в стационаре находится на специальной диете. Он должен соблюдать охранительный режим, который исключает любые нагрузки на конечность, и использовать наколенник.
Человек выписывается из стационара при удовлетворительном состоянии и отсутствии осложнений. При этом он получает рекомендации от лечащего врача по медикаментозному лечению, которое должен получать амбулаторно. Повторное обследование проводится через несколько недель. По мере восстановления доктор назначает физиопроцедуры и физические упражнения.

Реабилитация может продолжаться от двух до двенадцати месяцев и более. Весь период восстановления важно поддерживать мышечный тонус и нормальное кровообращение в прооперированной конечности.
Реабилитационный период включает следующие лечебные мероприятия:
- прием препаратов для улучшения обменных процессов и кровообращения;
- физиотерапевтические процедуры, массаж и лечебная гимнастика;
- диета, обогащенная витаминами и микроэлементами;
- постепенное повышение нагрузки на конечность.
Пациенты находятся под врачебным наблюдением. При возникновении осложнений доктор назначает повторное лабораторное и инструментальное обследование. После получения результатов схема лечения может быть изменена.
Поздние осложнения
Уже в первый месяц реабилитации могут появиться различные осложнения. Они связаны с неправильной тактикой лечения, обострением хронических заболеваний или присоединением других нарушений (например, из-за повреждения малоберцового нерва в ходе операции).
Симптомы, свидетельствующие о развитии осложнений:
- инфицирование раны и нагноение кожи;
- смещение фрагмента, появление деформации, «шишки»;
- выраженные боли в прооперированной области;
- онемение конечности.
В ранний послеоперационный период можно наблюдать несколько типичных симптомов, которые не должны тревожить. К ним относится болезненность и отечность мягких тканей в прооперированной области. Если же неприятная симптоматика нарастает и происходит смещение фрагментов кости, необходимо тщательное врачебное обследование и описание состояния пациента. При необходимости доктором проводится коррекция схемы лечения, может потребоваться повторная операция.
Заключение
Корригирующая остеотомия - это сложный хирургический способ лечения, который назначается в тех случаях, когда другие методики оказываются неэффективными. Учитывая риск инвалидности, в запущенных случаях специалисты рекомендуют не откладывать операцию. Если же функция конечности сохраняется, но есть внешний дефект, доктор подберет менее травматичные методы лечения.
Остеотомия - это хирургическое вмешательство, целью которого является восстановление утраченных посредством искусственного рассечения кости. В большинстве случаев применяется для устранения деформации конечностей, что позволяет вернуть способность пациента к самообслуживанию и передвижению.
Общие понятия
Операция остеотомия проводится высококвалифицированными хирургами-травматологами. На первый взгляд кажется, что вмешательство сложное и требует много времени на восстановление больного, однако соблюдение рекомендаций врачей позволит быстро поднять пациента на ноги.
Остеотомия - которая проводится с помощью специальных инструментов - остеотомов, пил Джигли, электропил и ультразвуковых приспособлений. Они помогают делать отверстия в месте вмешательства и рассекать костную ткань. После сбора обломков фрагменты костей фиксируются винтами, спицами, пластинами. В отличие от случайных переломов, гипсовая повязка накладывается редко, чтоб избежать возможного развития контрактур в суставах.
Классификация
В зависимости от характера оперативного доступа различают следующие виды остеотомии:
- Открытая - требует широкого доступа к костной ткани. После разреза кожи, подкожной клетчатки и мышечного аппарата, распатором отделяется надкостница, затем рассекается кость. Обломки фиксируют в физиологическом положении, сверху - гипсовая повязка.
- Закрытая - проводится через доступ в несколько сантиметров. Мышцы не разрезают, а расслаивают, чтоб добраться до костной ткани. С помощью долота отделяют надкостницу и несколькими ударами молота по рукоятке рассекают кость. Сосуды и нервы отодвигаются и фиксируются специальными инструментами, чтоб избежать их повреждения. Чаще применяют для поперечных остеотомий.
По форме рассечения различают следующие вмешательства:
- поперечная;
- лестничная;
- косая;
- зигзагообразная;
- шарнирная (сферическая, дугообразная, клиновидная, углообразная).

В зависимости от поставленной цели, оперативное вмешательство бывает следующих видов:
- деротационная;
- направленная на изменение длины конечности;
- нацелена на улучшение опорной функции.
Показания к вмешательству
Остеотомия - это ортопедическая операция, которая проводится в следующих случаях, не поддающихся консервативной терапии:
- врожденные или приобретенные аномалии и деформации костной ткани, в большей степени длинных (бедро, плечо, голень);
- анкилозы - невозможность функционирования сустава из-за наличия сращений соединительнотканного, хрящевого или костного характера суставных поверхностей;
- врожденная дисплазия бедра (вывих);
- переломы, которые неправильно срослись;
- остеомиелит;
- наличие новообразований или метастазов;
- последствия рахита в анамнезе;
- проведение артропластики;
- остальные врожденные аномалии опорно-двигательного аппарата.
Операция используется и в косметологической области: остеотомия носа, исправление овала лица, нарушенных функций челюстей.

Противопоказания
Существует ряд факторов, при наличии которых оперативное вмешательство откладывается:
- заболевания инфекционного характера на момент, когда необходима остеотомия кости или за две недели до операции;
- заболевания дыхательной и сердечно-сосудистой системы в стадии декомпенсации;
- сахарный диабет;
- период вынашивания ребенка;
- почечная или печеночная недостаточность;
- наличие высыпания гнойного или другого характера в месте, где необходимо проводить оперативный доступ.
Достоинства и недостатки
Положительными моментами вмешательства являются ослабление болевого синдрома (при наличии) и восстановление двигательных функций. Например, остеотомия коленного сустава позволит устранить боль при движении, возобновить сгибательную и разгибательную функции, удалить сращения суставных поверхностей. Заболевание останавливает свое прогрессирование.

Недостатком является возможность визуальной несимметричности конечностей или суставов. Причем, если больному понадобится эндопротезирование с заменой сустава, то его будет сложнее провести после остеотомии.
Возможные осложнения
Остеотомия - это операция, которую на протяжении многих лет совершенствовали для уменьшения риска развития послеоперационных осложнений. Однако любое вмешательство посторонних факторов в организм человека является источником повышенной опасности, ведь помимо квалификации оперирующего специалиста, речь идет и об индивидуальных особенностях организма пациента.
Осложнениями любого вида остеотомии могут быть:
- инфицирование послеоперационной раны - требует назначения ударных доз антибиотикотерапии;
- смещение обломков и фрагментов костной ткани - проводится репозиция с дальнейшей фиксацией;
- медленное сращение кости - назначаются поливитаминные комплексы, имеющие в составе необходимые микроэлементы (кальций, фосфор, магний, цинк);
- формирование требуется дополнительное вмешательство;
- парестезии- нарушение чувствительности кожи в месте операции из-за пересечения нервных веточек (не требует дополнительного лечения, восстанавливается самостоятельно);
- отторжение имплантов - необходимо эндопротезирование.
Корригирующая остеотомия
Проведение подобной процедуры используется при врожденных дефектах костной ткани, развитии анкилозов или ложных суставов, деформации костей стопы с нарушением двигательной функции, для устранения визуальных косметических дефектов.
Перед проведением вмешательства проводят рентгенологическое обследование, позволяющее уточнить расположение кости, место будущего рассечения, общее состояние костной ткани. При необходимости проводят компьютерную или магнитно-резонансную томографию. Остальные обследования назначаются травматологом индивидуально.

Операция проводится в специализированных условиях стационара. Длительность вмешательства - около 3-4 часов, что зависит от объема необходимых процедур. После рассечения кости фрагменты фиксируют аппаратом Илизарова (операция проводится на конечностях) или специальными металлическими приспособлениями, которые вводят непосредственно в кость (остеотомия стопы).
Представляет собой специальное сооружение, используемое в области травматологии и ортопедии для фиксации, сжатия или растяжения фрагментов костной ткани в необходимом положении на протяжении длительного периода времени.
После операции проводится контрольный рентгеновский снимок, позволяющий определить правильность фиксации.
Осложнения корригирующей остеотомии
К возможным осложнениям после коррекции патологических состояний относят:
- сильный болевой синдром, не купирующийся обычными анальгетиками;
- поломка внешних частей аппарата или металлоконструкций;
- развитие кровотечения;
- образование гематомы;
- смещение костных фрагментов относительно друг друга в любой из плоскостей;
- другие осложнения общего характера.

Остеотомия в области стоматологии и челюстно-лицевой хирургии
В стоматологической сфере проводится остеотомия челюсти, которая может выступать в роли самостоятельной операции или как этап хирургического вмешательства. Используется при смещениях или переломах, для исправления аномалии прикуса. Разрезы проводятся вдоль челюсти за коренными зубами.
После фиксации челюсти в физиологическом положении накладывается закрепляющая зону щек и подбородка. Сразу же назначается проведение антибиотикотерапии, чтоб избежать развитие нагноения и образования остеомиелита. Между зубами накладывают несколько резинок, за расположением которых ежедневно наблюдает специалист. Швы снимают через 2 недели, а винты, фиксирующие челюсти, через месяц, чтоб завершить этап лечения последующей ортодонтической терапией.

В области челюстно-лицевой хирургии используется остеотомия носа, которая является частью ринопластики. Показанием к проведению являются:
- значительное искривление спинки носа;
- большой размер костей;
- необходимость смещения костей по отношению к носовой перегородке.
При проведении остеотомии носа на хирурга ложатся эстетические задачи: закрытие свода носа, устранение горбинки и выпрямление искривления спинки, сужение боковых стенок. Специалист должен учитывать, что рассечение костных тканей может повлиять на проходимость верхних дыхательных путей, поэтому во время операции учитываются анатомо-физиологические особенности конкретного больного.
Виды остеотомии носа:
- латеральная (краевая), проводимая перфорационным или линейным методом;
- медиальная (центровая);
- верхняя;
- промежуточная.
Вид используемого вмешательства подбирается индивидуально, учитывая проблему пациента, цель операции, состояние костной ткани, необходимый объем хирургического лечения.
Любая остеотомия должна проводиться после поднятия уровня иммунитета. Это послужит профилактической мерой для развития осложнений и создаст условия для хорошего и правильного сращения костных тканей.
Что лучше - пластины, штифты или аппараты?
Изменить форму ног, т.е. восстановить нормальное положение механической оси нижней конечности можно различными способами.
Какой метод лучше, удобнее, безопаснее?
Общий принцип коррекции деформаций заключается в том, что кость пересекается и сращивается в желаемом положении. Пересечение кости (искусственный перелом) называется остеотомия . Фиксация кости называется остеосинтез. Существуют десятки способов остеотомий и сотни способов остеосинтеза. В современной травматологии и ортопедии для коррекции формы нижних конечностей применяются 3 основных вида остеосинтеза: пластинами, стержнями, аппаратами. В принципе, каждым из этих методов можно изменить положение оси.



При кажущейся идентичности результатов, каждый их этих методов имеет свои плюсы и минусы, достоинства и недостатки. Есть осложнения, характерные для каждого из этих методов. Расскажем об этом подробнее.
Остеосинтез пластинами.
Забегая вперед, скажем, что основное и практически единственное достоинство пластин заключается в том, что они не видны снаружи. Несмотря на то, что при коррекции деформаций эта операция за рубежом используется довольно часто, она имеет большое количество недостатков, ограничений и осложнений. Сама по себе операция довольно сложная и травматичная, т.е. для выполнения остеотомии и остеосинтеза требуется большой разрез.

Можно назвать такие осложнения, как: перелом плато большеберцовой кости; повреждение малоберцового нерва; нагноение в области операции; гиперкоррекция или наоборот, недостаточная коррекция; нестабильная фиксация и вторичные смещения; тромбоз глубоких вен и многое другое.

Кроме того, пластина не обеспечивает стабильную фиксацию. После операции рекомендуется ограничительный режим 2-3 месяца. По этой же причине стараются не оперировать обе ноги. Таким образом, для исправления обеих ног потребуется две операции с интервалом в течение нескольких месяцев. С учетом того, что пластины, возможно, придется удалять, речь уже идет как минимум о трех операциях. Есть серьезные ограничения по величине коррекции (как правило, не более 12 градусов), невозможно одновременно исправить варусную (вальгусную) деформацию и удлинить конечность, а также применить дополнительные элементы коррекции (медиализация, ротация и пр.). Существенным недостатком является то, что форму ноги после операции уже нельзя как-то изменить или "подправить". Возможна гиперкоррекция или, наоборот, недостаточная коррекция, асимметрия ног при двусторонней коррекции.
Трудно понять причину популярности этой методики. Скорее всего, это имеет исторические корни, традиции зарубежных медицинских школ, заинтересованность в реализации дорогостоящих медицинских изделий и технологий. Кроме того, во многих странах аппарат Илизарова не получил распространения, и ортопеды просто-напросто не могут оценить его достоинства и преимущества.
Остеосинтез стержнями (штифтами)
Эта методика получила наименьшее распространение по сравнению с двумя другими (пластинами и аппаратами). Несомненным достоинством является стабильная фиксация, что позволяет оперировать сразу обе конечности и обеспечивает раннюю функцию и опороспосбность. Суть методики заключается в том, что после предварительного рассверливания костномозгового канала бедренной или большеберцовой кости в него вставляется штифт соответствующего диаметра.
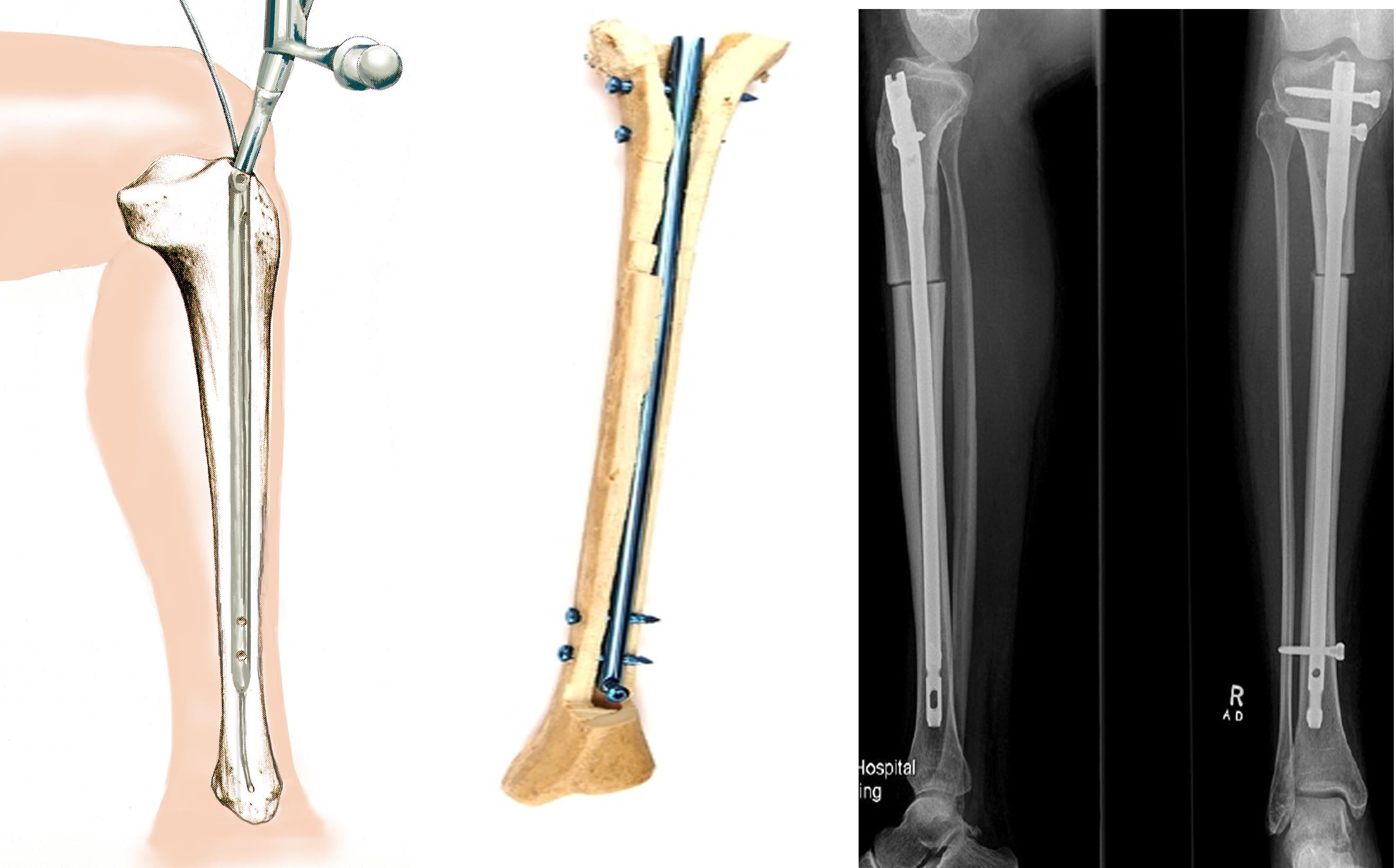
Несмотря на то, что штифты вводятся через небольшой разрез, нельзя считать эту методику малотравматичной. Существует риск развития серьезных осложнений. Если, допустим, при использовании аппарата Илизарова воспаление или нагноение носит локальный, поверхностный характер и легко излечивается, то при интрамедуллярном остеосинтезе нагноение грозит распространением процесса по всему костномозговому каналу. Также очень сложно добиться симметричной коррекции обеих ног, что имеет важное значение в косметической хирургии.
Учитывая риск развития серьезных осложнений, не хотелось бы рекомендовать эту методику при эстетической коррекции формы ног. Имеется целесообразность применения штифтов при удлинении, когда длительные сроки фиксации аппаратом Илизарова значительно снижают качество жизни пациентов.
Остеосинтез аппаратом Илизарова
Аппарат Илизарова - наиболее распространенный способ коррекции тяжелых и сложных деформаций конечностей. Здесь нет ограничений по величине коррекции или исправлению деформации в других плоскостях. Одновременно с устранение угловой деформации, можно сделать медиализацию, ротацию, устранить подвывих головки малоберцовой кости, а также удлинить ноги. Полная нагрузка на конечности возможна в ближайшие дни после операции.
Основное осложнение, которое встречается при внешнем остеосинтезе - это воспалительные явления в местах выхода спиц. Они не представляют трудностей для лечения. Частота развития спицевого остеомиелита не превышает 1,5 %. Несмотря на то, что в воспалительный процесс уже вовлекается кость, этот процесс носит локальный характер излечивается полностью.
Основной недостаток аппаратов Илизарова - это само их наличие, ограничения в подборе одежды и обуви. Решением этой проблемы является переход от кольцевых опор к монолатеральным мини-фиксаторам, расположенным по передней поверхности голени. Они существенно меньше по объему и не затрудняют полную функцию коленного сустава.


Переход от кольцевых аппаратов Илизарова к мини-фиксаторам целесообразен через 1,5-2 месяца после операции, когда уже появились признаки формирования регенерата в зоне остеотомии. При операциях на обеих конечностях мини-фиксаторы позволяют сомкнуть ноги в области коленных суставов и оценить окончательную форму ног еще до наступления полного сращения.